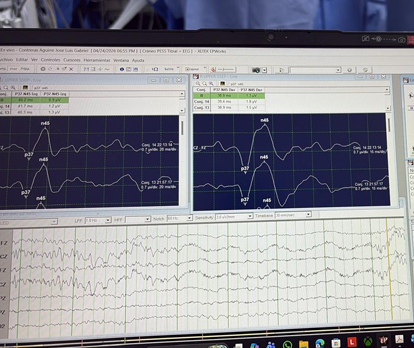
Potenciales Evocados Motores (MEP)
Los potenciales evocados motores (MEP) constituyen una técnica fundamental de monitoreo neurofisiológico intraoperatorio orientada a la evaluación en tiempo real de la integridad funcional del tracto corticoespinal. Su principio se basa en la estimulación eléctrica transcraneal de la corteza motora, generando respuestas descendentes que son registradas como potenciales musculares compuestos (CMAP) en músculos periféricos.
Esta metodología permite detectar de manera temprana alteraciones en la conducción motora secundaria a manipulación quirúrgica, isquemia o lesión directa, facilitando la implementación inmediata de medidas correctivas. Su utilidad ha sido ampliamente demostrada en procedimientos de cirugía de columna, base de cráneo, neurocirugía oncológica y vascular, donde el riesgo de compromiso neurológico es significativo.
Los MEP son altamente sensibles a variables anestésicas, por lo que se recomienda el uso de anestesia total intravenosa (TIVA) y la evitación de bloqueadores neuromusculares durante el monitoreo continuo. La interpretación intraoperatoria se basa principalmente en cambios en la amplitud y la presencia o ausencia de respuesta, siendo la disminución significativa o pérdida de señal un criterio de alarma relevante.
La incorporación de los MEP como parte de un abordaje multimodal de neuromonitoreo contribuye a mejorar la seguridad quirúrgica, optimizar los resultados funcionales y disminuir la incidencia de déficit neurológico postoperatorio.
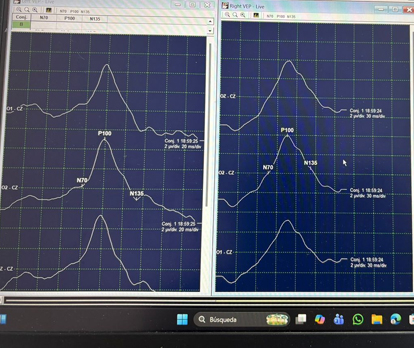
Potenciales Evocados Somatosensoriales (SSEP)
Los potenciales evocados somatosensoriales (SSEP) son una técnica de monitoreo neurofisiológico intraoperatorio que permite evaluar en tiempo real la integridad funcional de las vías sensitivas ascendentes, principalmente los cordones posteriores y el sistema lemniscal medial.
Su fundamento consiste en la estimulación eléctrica de nervios periféricos (habitualmente nervio mediano en miembro superior y nervio tibial posterior en miembro inferior), generando respuestas que son registradas a nivel cortical, subcortical y medular. Estas respuestas reflejan la conducción sensitiva desde la periferia hasta la corteza somatosensorial.
Durante el acto quirúrgico, los SSEP permiten detectar de forma temprana alteraciones en la perfusión o lesión mecánica de la médula espinal o estructuras relacionadas. Su aplicación es ampliamente utilizada en cirugías de columna, neurocirugía intracraneal, procedimientos vasculares y corrección de deformidades espinales, contribuyendo a la prevención de déficit neurológico postoperatorio.
A diferencia de los MEP, los SSEP son menos sensibles a la anestesia, aunque pueden verse afectados por hipotensión, hipoxia, hipotermia y profundidad anestésica. La interpretación intraoperatoria se basa principalmente en cambios en la latencia y amplitud de las respuestas corticales, siendo criterios de alarma una disminución de amplitud ≥50% y/o incremento de latencia ≥10%.
El uso combinado de SSEP con otras modalidades de neuromonitoreo intraoperatorio permite una evaluación integral de la función neurológica, mejorando la seguridad y los resultados quirúrgicos.
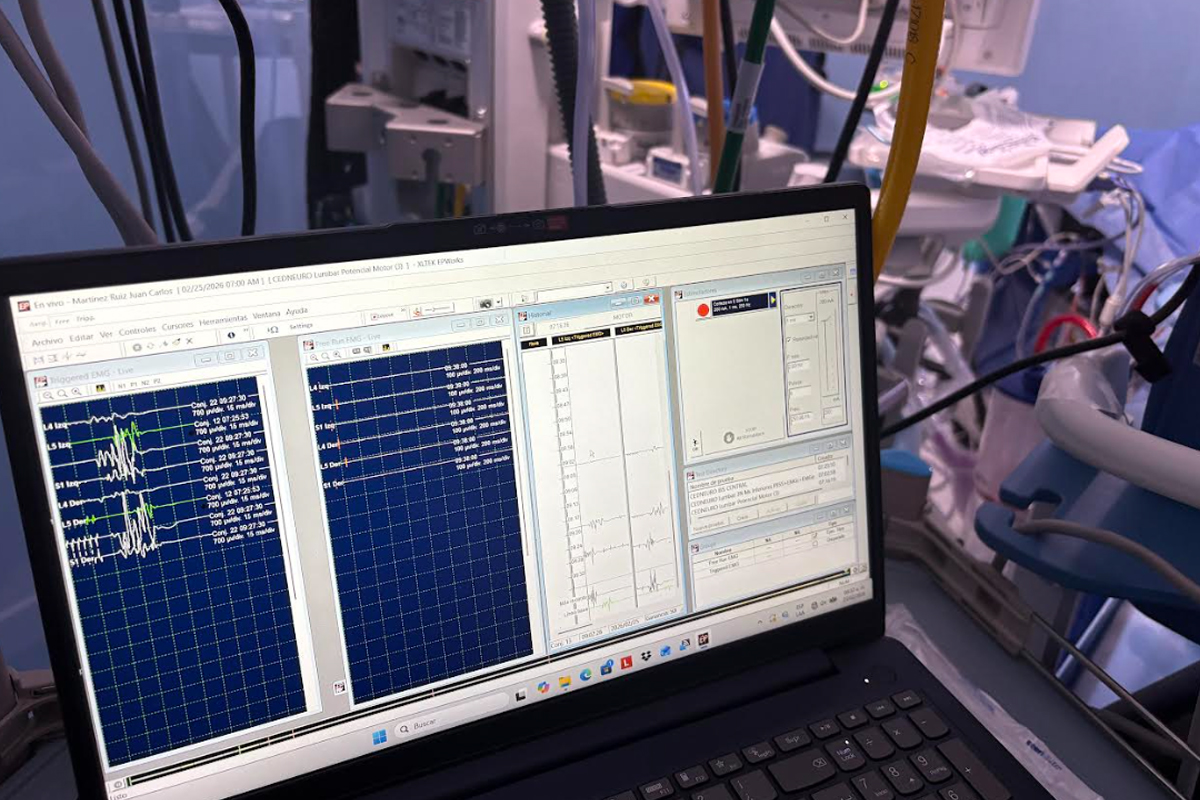
Electromiografía Continua (EMG libre o espontánea)
La electromiografía continua (EMG) es una técnica de monitoreo neurofisiológico intraoperatorio que permite evaluar en tiempo real la integridad funcional de raíces nerviosas y nervios periféricos, mediante el registro de la actividad eléctrica muscular espontánea.
Su fundamento se basa en la detección de descargas musculares generadas por irritación mecánica, tracción, compresión o lesión directa de estructuras nerviosas durante el procedimiento quirúrgico. A diferencia de otras modalidades, no requiere estimulación activa, ya que registra la actividad eléctrica espontánea del músculo inervado.
La EMG continua se realiza mediante la colocación de electrodos de aguja en músculos diana, seleccionados según el territorio neurológico en riesgo (por ejemplo, musculatura inervada por raíces lumbares en cirugía de columna o músculos faciales en cirugía de base de cráneo).
Durante el transoperatorio, la presencia de actividad neurotónica (trenes de alta frecuencia, descargas sostenidas o “bursts”) se considera un indicador de alarma, sugiriendo compromiso funcional del nervio. Esto permite alertar al equipo quirúrgico de manera inmediata para modificar la maniobra en curso.
Esta técnica es ampliamente utilizada en procedimientos de cirugía de columna, base de cráneo, tiroides y paratiroides, así como en cirugía de nervio periférico, siendo especialmente útil en la identificación y preservación de estructuras nerviosas críticas.
La EMG continua es poco afectada por la anestesia, aunque el uso de bloqueadores neuromusculares debe evitarse, ya que suprime la actividad eléctrica muscular y limita la interpretación.
La integración de la EMG continua dentro de un enfoque multimodal de neuromonitoreo permite una vigilancia dinámica y altamente sensible, contribuyendo a mejorar la seguridad quirúrgica y a disminuir el riesgo de lesión neurológica.
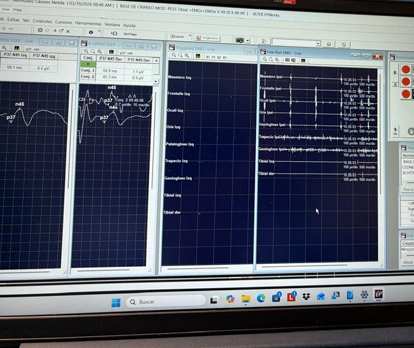
Electromiografía Estimulada (EMG evocada)
La electromiografía estimulada (EMG evocada) es una técnica de monitoreo neurofisiológico intraoperatorio que permite evaluar la integridad funcional de nervios periféricos y raíces nerviosas mediante la aplicación de estímulos eléctricos directos sobre estructuras nerviosas y el registro de la respuesta muscular correspondiente.
Su fundamento consiste en la estimulación eléctrica focal del nervio o estructura en riesgo, generando potenciales musculares compuestos (CMAP) que son registrados en músculos inervados por dicho nervio. Esta técnica permite identificar, mapear y confirmar la funcionalidad de estructuras nerviosas durante el acto quirúrgico.
La EMG estimulada se realiza mediante el uso de sondas monopolares o bipolares de estimulación, con parámetros ajustables (generalmente 0.1–5 mA, duración de pulso de 100–300 µs), mientras que el registro se efectúa con electrodos de aguja colocados en músculos diana específicos.
Durante el procedimiento, la presencia de respuesta muscular ante estímulos de baja intensidad sugiere integridad funcional del nervio, mientras que la ausencia de respuesta o la necesidad de intensidades elevadas puede indicar compromiso neurológico o alteración en la conducción.
Esta técnica es ampliamente utilizada en cirugías de columna (evaluación de tornillos pediculares), base de cráneo (nervios craneales), tiroides y paratiroides (nervio laríngeo recurrente), así como en procedimientos de nervio periférico, siendo una herramienta clave para la identificación y preservación nerviosa.
A diferencia de la EMG continua, la EMG estimulada proporciona una evaluación funcional directa y específica, aunque su interpretación depende de condiciones técnicas y anestésicas, siendo fundamental evitar el uso de bloqueadores neuromusculares durante su aplicación.
La integración de la EMG estimulada dentro de un enfoque multimodal de neuromonitoreo intraoperatorio permite una evaluación precisa y dirigida, optimizando la seguridad quirúrgica y reduciendo el riesgo de lesión neurológica.

Estimulación de Tornillos Transpediculares
La estimulación de tornillos transpediculares es una técnica de monitoreo neurofisiológico intraoperatorio que permite evaluar la correcta colocación de los tornillos pediculares durante cirugía de columna, mediante la valoración de la integridad de las paredes del pedículo y la proximidad a estructuras nerviosas.
Su fundamento se basa en la aplicación de estímulos eléctricos a través del tornillo ya colocado, lo que permite detectar posibles brechas corticales del pedículo. Si existe una violación medial o inferior, la corriente puede propagarse hacia estructuras neurales adyacentes (raíces nerviosas), generando una respuesta muscular registrada por electromiografía.
La técnica se realiza utilizando un estimulador monopolar conectado al tornillo, con retorno a un electrodo de referencia, mientras que el registro se efectúa mediante electrodos de aguja colocados en músculos correspondientes a las raíces nerviosas en riesgo.
Los parámetros habituales incluyen estímulos de 0.1–20 mA, con incrementos progresivos hasta obtener respuesta. La interpretación se basa en el umbral de estimulación necesario para generar respuesta muscular:
• Umbrales altos (>15 mA): colocación adecuada (pedículo íntegro)
• Umbrales intermedios (8–15 mA): posible cercanía a estructuras nerviosas
• Umbrales bajos (<8 mA): alta sospecha de brecha pedicular o mala colocación
Esta técnica es ampliamente utilizada en cirugía de columna lumbar y torácica instrumentada, especialmente en procedimientos de deformidad, degenerativos y trauma, siendo una herramienta clave para prevenir lesión radicular iatrogénica.
La estimulación de tornillos es complementaria a la fluoroscopía y otras modalidades de neuromonitoreo, aportando una evaluación funcional en tiempo real de la seguridad de la instrumentación.
Su interpretación requiere condiciones anestésicas adecuadas, evitando el uso de bloqueadores neuromusculares, ya que estos pueden alterar la respuesta electromiográfica.
La integración de esta técnica dentro de un protocolo multimodal de neuromonitoreo mejora la precisión quirúrgica, reduce complicaciones y optimiza los resultados postoperatorios.
Mapeo de zonas Elocuentes Cerebrales
El mapeo de áreas elocuentes cerebrales es una técnica de neuromonitoreo intraoperatorio que permite identificar y preservar regiones corticales y subcorticales responsables de funciones críticas como movimiento, lenguaje y sensibilidad, durante procedimientos neuroquirúrgicos.
Su fundamento se basa en la estimulación eléctrica directa de la corteza cerebral (cortical) y de la sustancia blanca (subcortical), generando respuestas funcionales que permiten localizar con precisión áreas elocuentes y sus vías de conexión. Esta técnica puede realizarse bajo anestesia general o en cirugía con paciente despierto (awake surgery), especialmente en el estudio del lenguaje.
El mapeo cortical se realiza mediante estimulación bipolar con sondas específicas, aplicando corrientes de baja intensidad (habitualmente 1–10 mA) sobre la superficie cerebral, mientras se registran respuestas motoras, sensitivas o alteraciones del lenguaje. El mapeo subcortical permite identificar tractos funcionales profundos durante la resección tumoral.
Durante el procedimiento, la identificación de respuestas motoras, parestesias o interrupciones en tareas del lenguaje (anomia, disartria, arresto del habla) indica la proximidad de áreas elocuentes, permitiendo al cirujano modificar la estrategia quirúrgica para evitar déficits neurológicos permanentes.
Esta técnica es fundamental en cirugías de tumores cerebrales, epilepsia y lesiones en regiones funcionales críticas, ya que permite maximizar la resección segura preservando la función neurológica.
El mapeo de áreas elocuentes requiere condiciones anestésicas específicas, coordinación estrecha entre neurocirujano, neurofisiólogo y anestesiólogo, así como una adecuada selección de tareas neurocognitivas en procedimientos con paciente despierto.
La integración de esta técnica dentro de un enfoque multimodal de neuromonitoreo intraoperatorio representa el estándar actual en neurocirugía funcional, mejorando los resultados clínicos y la calidad de vida del paciente.
Corticografía (ECoG) en Cirugía de Epilepsia
La corticografía (electrocorticografía, ECoG) es una técnica de monitoreo neurofisiológico intraoperatorio que permite registrar de forma directa la actividad eléctrica cortical mediante electrodos colocados sobre la superficie cerebral, con el objetivo de identificar zonas epileptogénicas y guiar la resección quirúrgica.
Su fundamento se basa en el registro de descargas epileptiformes interictales (puntas, ondas agudas, complejos punta-onda) y patrones de actividad patológica directamente del córtex, lo que proporciona una resolución espacial y temporal superior al EEG convencional.
La técnica se realiza mediante la colocación de electrodos subdurales (tiras o grids) sobre la corteza expuesta, registrando la actividad eléctrica antes, durante y después de la resección. Esto permite delimitar con mayor precisión la zona epileptogénica y evaluar la efectividad del procedimiento quirúrgico en tiempo real.
Durante el estudio, la presencia de actividad epileptiforme persistente o de patrones de alta frecuencia (high-frequency oscillations, fast ripples) se asocia con mayor probabilidad de tejido epileptogénico activo. La reducción o desaparición de estas descargas tras la resección se correlaciona con mejores resultados clínicos.
La corticografía es fundamental en cirugía de epilepsia refractaria, especialmente en lesiones corticales, displasias corticales y tumores asociados a epilepsia, permitiendo una resección más precisa y personalizada, con preservación de áreas funcionales.
Las condiciones anestésicas son críticas, ya que agentes como los halogenados pueden suprimir o modificar la actividad epileptiforme, por lo que se prefieren esquemas ajustados que permitan una adecuada expresión de la actividad cortical.
La integración de la ECoG con otras técnicas como el mapeo cortical de áreas elocuentes y el monitoreo multimodal representa el estándar actual en cirugía de epilepsia, mejorando el control de crisis y los resultados funcionales a largo plazo.
Monitoreo de Ramas Motoras de Nervios Craneales
El monitoreo de nervios craneales motores es una técnica de neuromonitoreo intraoperatorio orientada a evaluar en tiempo real la integridad funcional de los nervios craneales con componente motor (principalmente V, VII, IX, X, XI y XII), durante procedimientos quirúrgicos en base de cráneo, región cervical y cirugía tiroidea.
Su fundamento se basa en el registro electromiográfico (EMG) de músculos inervados por estos nervios, tanto en modalidad continua (actividad espontánea) como mediante estimulación directa (EMG evocada). Esto permite identificar, mapear y confirmar la funcionalidad de las estructuras nerviosas en riesgo.
La técnica se realiza mediante la colocación de electrodos de aguja en músculos diana específicos (por ejemplo: orbicular de los ojos y labios para nervio facial, músculos linguales para hipogloso, cuerdas vocales mediante electrodo laríngeo para nervio vago/recurrente), combinada con el uso de sondas de estimulación para localización nerviosa.
Durante el procedimiento, la aparición de actividad neurotónica espontánea o respuestas a baja intensidad de estimulación indican proximidad o integridad del nervio, permitiendo al equipo quirúrgico modificar maniobras para evitar lesión neurológica permanente.
Esta modalidad es fundamental en cirugías de base de cráneo, tumores del ángulo pontocerebeloso, cirugía de tiroides y paratiroides, así como procedimientos de nervio periférico, contribuyendo a la preservación funcional y a mejores resultados postoperatorios.
Potenciales Evocados Auditivos y Visuales (AEP/VEP)
Los potenciales evocados auditivos (AEP) y visuales (VEP) son técnicas de neuromonitoreo intraoperatorio utilizadas para evaluar la integridad funcional de las vías sensoriales auditiva y visual, respectivamente, durante procedimientos con riesgo de lesión en estas estructuras.
Los AEP, particularmente los potenciales auditivos de tronco cerebral (BAEP), se obtienen mediante estimulación acústica repetitiva (clicks) aplicada a través de audífonos, registrando la actividad eléctrica a nivel del nervio coclear y tronco encefálico. Son altamente reproducibles y relativamente resistentes a la anestesia, lo que los hace ideales en cirugía de ángulo pontocerebeloso, tumores del nervio vestibulococlear y base de cráneo.
Los VEP se obtienen mediante estimulación luminosa intermitente o patrones visuales, registrando respuestas corticales en la región occipital. Permiten evaluar la vía visual desde la retina hasta la corteza occipital, siendo útiles en cirugía de región selar, supraselar y lóbulo occipital.
Durante el monitoreo, cambios en la latencia o disminución significativa de amplitud en AEP/VEP pueden indicar compromiso funcional, siendo criterios de alarma relevantes para la toma de decisiones intraoperatorias.
La adecuada interpretación de estos potenciales requiere condiciones técnicas óptimas, incluyendo estimulación adecuada, control de factores fisiológicos y coordinación con el equipo anestésico.
La integración de AEP y VEP dentro de un esquema multimodal de neuromonitoreo permite una evaluación integral de las vías sensoriales, contribuyendo a mejorar la seguridad quirúrgica y los resultados funcionales.